Por Carol Gonçalves
“Nada do que foi será de novo do jeito que já foi um dia. Tudo passa, tudo sempre passará”.
Este trecho é da famosa canção “Como uma onda”, composta por Lulu Santos e Nelson Motta em 1983. Ela fala da impermanência de todas as coisas e que não adianta lutar contra essa lei natural. Dentro de nossa própria mente, os pensamentos vêm e vão, estamos em constante transformação.
Trazendo essa mensagem para os dias de hoje, a palavra que me ocorre é resiliência: a capacidade de lidar com problemas e adaptar-se a mudanças. Se nada voltará a ser como antes devido à pandemia do Coronavírus, por que relutarmos?
Então eu me lembro de outra frase: de que aprendemos pelo amor ou pela dor. Pelo amor significa nos prepararmos para lidar com o mundo e nossas próprias limitações, aprimorando, constantemente, características importantes para nossas relações. Pela dor é quando não tem jeito, o problema está aí, é preciso agir às pressas, no olho do furacão, da forma que for possível. Alto nível de estresse.
Todas essas reflexões são úteis desde o nível mais básico até a complexidade de lidar com uma pandemia. Nesta matéria, falamos das tecnologias em saúde que vêm ganhando espaço nesse período delicado, principalmente relacionadas à telemedicina, liberada pelo Conselho Federal de Medicina (CFM) enquanto durar a pandemia.
Universalização da saúde

“Não se discute mais se a telemedicina deve existir ou não, porque a transformação digital faz parte da vida de todo mundo”. Essa frase é do Dr. Chao Lung Wen, professor líder do grupo de pesquisa de telemedicina da USP – Universidade de São Paulo, proferida no webinar Telessaúde – A nova era da medicina e do cuidado, realizado no dia 18 de junho último, pelo IESS – Instituto de Estudos de Saúde Suplementar.
Segundo apresentou no encontro virtual, é errado pensar na telemedicina como substituta de atividades médicas, pelo contrário, ela faz parte da universalização da saúde, da ampliação da cobertura dos serviços e, nesta época de pandemia, tem sido considerada um EPI digital, ou seja, permite cuidar do paciente sem gerar riscos e também protege os profissionais de saúde, oferecendo qualidade no atendimento e segurança nas duas pontas. “A pandemia nos fez enxergar a telemedicina com outros olhos.”
Para o Dr. Chao, a telemedicina virou a melhor forma de humanizar. Desumanizar é não fazer nada. “Só precisamos cuidar para que ela seja responsável. Não pode ser superficial, banalizada. Temos de entrar na telemedicina organizacional e de logística em saúde. Isso quer dizer que o grande valor dessa década é conseguir trabalhar institucionalmente para organizar a cadeia de serviços, com uma logística de serviços”, expôs no webinar.
Segundo o especialista, o desafio maior é unir todos os segmentos para discutir como integrar de forma mais efetiva e criar uma cadeia de serviços que gere valor para a população e reduza desperdícios. “Quando não há outra saída, você se supera, porque não há previsão para o retorno das atividades presenciais”, ressaltou.
Aceleração

A telemedicina e a transformação digital na saúde já estavam em rápido desenvolvimento, principalmente nos últimos cinco anos, aponta Luciano Eifler, médico e fundador da ConceptMed Tecnologia e Inovação em Saúde.
Ele conta que com a necessidade de isolamento social e a restrição de deslocamento imposta pela pandemia, foi necessário se adaptar e recorrer a meios digitais para que pacientes, médicos e familiares pudessem fazer contato, realizar suas consultas de revisão, ajustes de medicamentos e manter vínculos afetivos. “A pandemia acelerou todo esse processo, que agora não é mais uma opção, mas, sim, uma necessidade, desencadeando um fenômeno jamais visto anteriormente.”
Hospitais, operadoras de saúde, empresas e profissionais que nunca haviam aderido à telemedicina, de uma hora para outra se viram obrigados a se reinventar e buscar soluções digitais para manter seus negócios e consultórios em funcionamento. “A pandemia está transformando vários setores da economia e, apesar de seu horror, está nos ensinando que é necessário sermos resilientes e criativos, e que a telemedicina pode ser mais sustentável e humana, conectando todo o ecossistema de saúde em benefício do paciente”, destaca Eifler.
Com certeza, a influência da pandemia no desenvolvimento de tecnologias digitais em saúde, especialmente da telemedicina, foi imensa, como salienta o Prof. Dr. Renato Marcos Endrizzi Sabbatini, ex-docente e pesquisador das faculdades de medicina da USP de Ribeirão Preto e da Unicamp, além de consultor-chefe e CEO da Sabbatini Consulting Group.
“Anteriormente, a regulamentação do CFM e de outros conselhos profissionais de saúde era no sentido de impedir a realização de certos tipos de atendimentos a distância, como a teleconsulta, ou seja, a consulta direta entre paciente e médico, sem intermediários, a não ser a tecnologia, principalmente considerando que o exame físico deveria ser uma etapa presencial sempre importante e obrigatória de uma consulta”, explica.
Ele reforça que a quarentena e as restrições de mobilidade e aglomeração praticamente fecharam o sistema de saúde normal, provocando uma queda de até 90% no número de consultas presenciais. “Então médicos que eram terminantemente contra a teleconsulta, seguindo a orientação do CFM, passaram a aceitá-la e praticá-la.”
Nessas novas condições, continua o professor, o sistema de desenvolvimento de novas tecnologias no Brasil respondeu quase que imediatamente e dezenas de startups implementaram plataformas de telemedicina, infelizmente muitas delas de forma apressada e insegura. “Mas, certamente, o impacto tem sido enorme, tanto para as instituições quanto para os profissionais. Temos de ver também que as autoridades de saúde reagiram rapidamente quanto às exigências legais, do uso do certificado digital padrão ICP-Brasil para assinatura de receitas, atestados e outros documentos médicos, alavancando o uso mais intenso e muito rápido no PEP – prontuário eletrônico do paciente”, conta Sabbatini, que tem 50 anos de experiência na área de informática em saúde e de telessaúde.
Aqui, é importante lembrar os últimos acontecimentos ligados à telemedicina no Brasil. Em fevereiro de 2019, foi publicada a Resolução no 2.227, que atualizava o documento no 1.643, de 2002, referente à prática no país. No entanto, após críticas das representações médicas, que pediam mais tempo para analisá-la, a resolução foi revogada. O CFM, então, abriu consulta pública para colher sugestões para seu aperfeiçoamento. Acontece que, quando começou a pandemia, o processo ainda não havia sido concluído. Em razão das orientações de isolamento para evitar o aumento do contágio, a entidade, em março último, passou a reconhecer a possibilidade de uso da telemedicina no Brasil, em caráter excepcional e enquanto durar o combate à Covid-19, pela Portaria no 467.
“A atualização da resolução de 2002 se fazia necessária há muito tempo, tendo em vista que telemedicina é atenção à saúde, utilizando tecnologias da informação e comunicação, que, por sua vez, evoluíram muito nos últimos anos”, conta o Dr. Antonio Carlos Endrigo, diretor de Tecnologia e Informação da Associação Paulista de Medicina (APM).
Segundo ele, muito já estava sendo praticado, mas a modalidade mais importante que se cobrava do setor era a teleconsulta. “Estava tudo parado, mas, com a pandemia, o processo precisou ser acelerado. Tivemos de criar de forma muito rápida um ecossistema tecnológico e de treinamento que envolve vários setores. E ainda estamos, em junho de 2020, tentando preparar os médicos que possam fazer esse atendimento de forma segura”, explica.
De fato, segundo escreveu o Dr. Chao, da USP, no artigo “Telemedicina do presente para o ecossistema de saúde conectada 5.0”, publicado no site do IESS, o cenário da pandemia de Covid-19 mostrou que foi um equívoco a revogação da Resolução 2.227/18. “Se tivesse sido mantida, talvez teríamos estruturado e amadurecido melhor as ações da telemedicina no Brasil, criando diretrizes com critérios para gestão das plataformas de telemedicina, principalmente do ponto de vista da segurança digital.”
De qualquer forma, o Dr. Antonio Carlos revela que vários grupos e comissões estão trabalhando atualmente num projeto de lei que vai regulamentar o uso da telemedicina após a pandemia. “Ela não tem data para acabar, é uma condição sanitária, por isso temos de atuar rapidamente para quando isso tudo passar.”
Tendências

Algumas soluções tecnológicas vêm se destacando, com mais ênfase em telemedicina, telemonitoramento remoto de pacientes, uso de inteligência artificial em aplicativos de triagem e rastreamento de pacientes suspeitos de Covid-19. É o que aponta Guilherme Rabello, gerente do InovaInCor, núcleo de inovação do Instituto do Coração (InCor) do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP).
Ele conta que o InCor tem participado diretamente do plano estratégico de combate ao Coronavírus, em apoio às ações do Hospital das Clínicas e da Secretaria Estadual de Saúde. “Nossa área de inovação auxiliou no projeto da rede estadual de teleUTI, que é coordenada pela equipe multiprofissional da Pneumologia do InCor”, explica.
Neste projeto, pelo qual diversos hospitais conectados ao InCor podem debater seus casos graves com a equipe do instituto, foi desenvolvido um protocolo especial para a Covid-19. “Adicionalmente, auxiliamos no desenvolvimento de um aplicativo para treinamento e capacitação das equipes nas UTIs, usando realidade virtual e simulador realístico de atendimento dos pacientes graves. Este aplicativo será uma inovação em relação aos modelos tradicionais de treinamento nesta área”, ressalta.
Para o Dr. Antonio Carlos, da APM, a principal tendência são as plataformas de telemedicina, que são prontuários simples, com soluções de áudio e vídeo específicas para esse tipo de atendimento, que oferecem segurança para a transmissão de dados.
Outras tendências são as plataformas de prescrições de medicamentos, pedidos, atestados e, de médio a longo prazo, o desenvolvimento e a incorporação de devices que possam ajudar o médico a fazer a propedêutica remota, chamada de telepropedêutica. Esses devices permitem verificar temperatura, pressão, concentração de CO2 e O2 , imagens de fundo de olho, fazer otoscopia e dermatoscopia.
“Também acrescento os equipamentos específicos para orofaringe e monitoramento de parâmetros médicos a distância. Enfim, toda essa indústria deve evoluir bastante. Inclusive, por exemplo, os estetoscópios. O paciente pode acoplar em seu celular um equipamento que permite fazer ausculta pulmonar e cardíaca, e transmitir esse som para o médico a distância. Toda essa área tem um potencial enorme de evolução e de crescimento”, observa o diretor de Tecnologia e Informação da APM.
Outra tecnologia que vem ganhando espaço são os robôs de telepresença, que são empregados como plataformas de telemedicina. Sua utilização permite visitas remotas com autonomia de deslocamento, possibilitando “receber” especialistas de qualquer lugar diretamente no hospital, clínica ou pronto-atendimento, explica Eifler, da ConceptMed.
“Modelos mais sofisticados com inteligência artificial e reconhecimento facial permitem interação com humanos e são de grande utilidade no acompanhamento de idosos e gestão de doentes crônicos, colocando em contato profissionais de saúde e familiares”, conta.
Países asiáticos lideram o ranking na utilização de robôs e contam com a maioria das aplicações dessa tecnologia na saúde. No Brasil, os robôs de telepresença ainda são novidade, mas, nos últimos anos, diversos equipamentos têm chegado ao mercado. “Em 2015, através de uma startup, trouxe para o Brasil alguns modelos de baixo custo que utilizam tablets como ‘cérebro’ e podem ser comandados remotamente pela internet”, diz. Foram realizadas provas de conceito em ambiente hospitalar como UTI, sala de recuperação pós-operatória e departamento de emergência e testes em geriatrias e residenciais sêniores.
“O resultado foi impressionante, tanto por parte dos pacientes, quanto pelas equipes de saúde, que, apesar da resistência inicial, incorporaram o uso dos robôs na sua rotina, entendendo seu potencial disruptivo para uma telemedicina mais interativa, eficiente e inovadora”, salienta Eifler.
Segundo ele, os robôs de telepresença são uma revolução na forma de comunicação e interação humana em um planeta cada vez mais globalizado e conectado. “No Brasil, seu emprego deve passar por uma mudança gradual de mindset, quebrando paradigmas, principalmente culturais, o que já vem acontecendo com a demonstração de relatos e estudos de casos desenvolvidos por clusters de inovação em saúde incubados em tecnoparks universitários, hospitais e startups”, aposta.
Inteligência artificial
A Inteligência Artificial (IA) é considerada a nova eletricidade. Vai alavancar e proporcionar um salto no processo produtivo, aumentando a eficiência e qualificando a tomada de decisão baseada em dados (big data/small data). Quem aborda esse assunto é Eifler, da ConceptMed.
Na gestão, a IA prevê complicações, tempo de internação, estimando desfechos clínicos e custos, o que representa um recurso poderoso para gestores. Na assistência médica, ajuda na escolha do melhor antibiótico, quimioterápico e outros tratamentos de forma mais personalizada, agrupando informações clínicas, laboratoriais e genéticas, tornando a medicina mais precisa e individualizada.
Modalidades mais avançadas de inteligência artificial baseadas em redes neurais e deep learning aprendem com a exposição continuada a diferenciar, por exemplo, exames radiológicos normais de alterados. Isto acarreta mais agilidade diagnóstica e torna a tecnologia uma aliada do radiologista, aumentando sua produtividade, assertividade e segurança na emissão de laudos. A IA já é empregada em diversos setores da economia, promovendo uma verdadeira revolução, e na saúde não será diferente.
“A inteligência artificial não vai substituir os médicos, mas os que não a usam, serão substituídos pelos profissionais que usam e entenderam a dimensão do seu poder”, ressalta Eifler.
Um exemplo recente de uso de inteligência artificial é a plataforma RadVid-19 para diagnóstico do novo Coronavírus desenvolvida pelo Instituto de Radiologia da USP (InRad) e pelo InovaHC, braço de inovação e tecnologia do HCFMUSP.
Ela tem ajudado médicos e instituições de saúde de todo o país a otimizarem o diagnóstico e o tratamento para Covid-19. Em pouco mais de um mês, a plataforma recebeu 21.500 acessos e cadastrou quase sete mil exames de imagens enviados por radiologistas de 12 estados brasileiros, com 71% de resultados positivos para a Covid-19.
Alimentada por um vasto banco de imagens de raios-X e tomografias do tórax de pacientes de 50 hospitais cadastrados de todo o Brasil até o momento, a plataforma é capaz de identificar indícios da presença de Covid-19 nos exames, a partir de algoritmos e tecnologia de inteligência artificial.
O serviço está disponível gratuitamente para médicos e instituições de saúde de todo o Brasil no site radvid19.hc.fm.usp.br. “A plataforma está em constante aprimoramento. Em breve serão liberadas novas funcionalidades para auxiliar os profissionais que estão em locais com casos mais críticos por causa da pandemia”, declara Giovanni Guido Cerri, presidente do instituto, em material divulgado à imprensa.
Em outros países
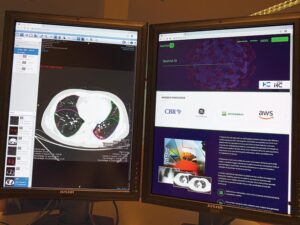
diagnóstico do novo Coronavírus através de IA
Em nível mundial, há um movimento no campo da telemedicina, já que ela se mostrou necessária em todos os países face ao isolamento social das pessoas, diz Rabello, do InovaInCor. “Acredito que isso promoverá a troca de experiências intensas com outros países, e com investimentos públicos e privados. Também, o campo de pesquisa de plataformas de acompanhamento e engajamento dos pacientes terá uma grande relevância para podermos conhecer melhor a epidemiologia da doença.”
Em alguns países, como no Canadá, a telemedicina é uma atividade promovida pelo Estado, através da publicação de padrões de informação, bem como pela adoção de um extenso barramento nacional de informação (chamado de Canada Health Infoway), que permite que até 98% dos cidadãos canadenses já tenham o seu prontuário interoperável em nível nacional, lembra o Prof. Dr. Sabbatini.
Da mesma forma, devido à sua extensão territorial e o norte muito pouco desenvolvido, com baixa densidade populacional, o Canadá já utiliza há muitas décadas, com grande sucesso, as várias formas de telemedicina. “O Brasil não fica muito atrás, porque desde 2005/2007 existem dois grandes projetos bancados pelo Governo Federal: a Rede Brasil de Telessaúde na Atenção Primária e a Rede Universitária de Telemedicina (RUTE), que abrangem todos os estados da federação.”
Esses dois sistemas estão entre os maiores do mundo e têm práticas e tecnologias muito bem estabelecidas, que trazem grandes benefícios aos usuários do SUS. “O que podemos aprender com os outros países são basicamente formas de organização desse tipo de atenção, formas de pagamento pelos serviços prestados, bem como o progresso, é claro, das muitas tecnologias mais avançadas, em especial a possibilidade de integrar mais inteligência ao prontuário eletrônico de saúde”, acrescenta o Prof. Dr.
Ele também cita o uso de sistemas de apoio à decisão que podem ser utilizados e integrados mediante padrões abertos de interoperabilidade HL7, como os infobuttons, e o CDS Hooks & Cards, para acoplar uma inteligência federada, ou seja, externa ao prontuário. “Os aplicativos de apoio à decisão também podem ser extremamente úteis para o telemédico, especialmente para a segunda opinião e a medicina diagnóstica, nas quais esses vínculos a plataformas externas de apoio a decisão são muito importantes quando o laudador, o médico consulente, etc., estão isolados socialmente e sem acesso rápido à informação que precisam naquele momento”, expõe Sabbatini.
Desafios
O principal desafio que o Brasil enfrenta para desenvolvimento, uso e aplicação de novas tecnologias está relacionado a recursos financeiros, na opinião de Rabello, do InovaInCor. “Em seguida, há um desafio de cultura de inovação, que ainda é algo novo no setor da saúde. Temos muita experiência no Brasil na área de pesquisa básica acadêmica, mas o tipo de inovação que gera patentes, propriedade intelectual e transferência de tecnologia é um alvo a perseguirmos”, observa.
De acordo com ele, o investimento na cultura da inovação permitirá ao país ter mais pessoas capacitadas para desenvolver, avaliar e gerar projetos inovadores voltados ao mercado. “Com isso serão atraídos investimentos e se fortalecerão os ecossistemas de inovação, quer públicos ou privados”, aposta.
Ainda para Rabello, também há a necessidade de melhores mecanismos de incentivos financeiros para investimentos privados, sem que se dependa tanto dos programas de benefícios fiscais. “Há modelos internacionais que podem servir de referência nesse sentido”, expõe.
Por sua vez, o Prof. Dr. Sabbatini acredita que o setor desenvolveu-se muito rapidamente em resposta às emergências da pandemia, por isso, alguns cuidados quanto à segurança da informação, proteção de dados pessoais, e até mesmo a necessidade imperiosa de certificação dessas plataformas pelos requisitos de qualidade e segurança de informação, assinatura digital, autenticação dos usuários e assim por diante, foram deixados de lado.
Outra possibilidade, em sua opinião, foi a adoção também apressada de chatbots e sistemas de inteligência artificial muitas vezes desenvolvidos e ofertados apenas para chamar a atenção para produtos relacionados, mas que não têm utilidade real. “Primeiramente, porque a Covid-19 é muito fácil de diagnosticar, não acho que seja necessário nenhum auxílio computacional, tanto para imagens quanto para resultados de laboratório ou de sintomatologia. Esses chatbots podem ser perigosos se forem usados diretamente por pacientes leigos”, observa.
Portanto, a partir nesse ponto vai ser necessária uma revisão técnica, ética e de responsabilidade profissional de tudo que foi desenvolvido durante a pandemia, e o mercado passará a ser mais seletivo com relação a essas plataformas. “Quanto à aplicação propriamente dita, eu acho que ela é irreversível. Tudo vai depender de uma nova regulamentação ética pelo CFM e dos outros conselhos profissionais na área de saúde, se ela realmente vai ser útil, bem aceita, e que possibilite desenvolvimentos posteriores combinando várias áreas de ponta da tecnologia de informações em saúde, como certificação digital, inteligência artificial, Big Data, reconhecimento de padrões de sinais e imagens, e principalmente em apoio à decisão”, aponta o Prof. Dr.
Para ele, um dos maiores desafios a serem vencidos é a questão da interoperabilidade entre diferentes sistemas digitais de informação em saúde, que por sua natureza são bastante heterogêneos e muito pouco padronizados. O governo federal tomou a dianteira ao criar pelo DATASUS a Rede Nacional de Dados em Saúde (RNDS), que já se encontra em funcionamento e é tanto um barramento de interoperabilidade baseada em padrões HL7, como o FHIR (Fast Healthcare Interoperable Resources), além de um repositório agregador de informações inicialmente aplicado para os resultados de exames do laboratório e de notificações epidemiológicas e outras relacionadas à epidemia de Covid-19, conforme explica Sabbatini.
“Esse barramento, como outros que já existem há vários anos, oferece uma enorme possibilidade de finalmente conseguimos interoperar os dados de saúde centrados no paciente e, para isso, é fundamental todo mundo adotar consensualmente os padrões nacionais e internacionais de informações em saúde, sejam eles operacionais, semânticos, ou sintáticos (funcionais)”, complementa.
Ainda de acordo com o Prof. Dr., um outro grande desafio será tornar a certificação de qualidade e segurança obrigatória, uma vez que a Lei Geral de Proteção de Dados Pessoais (LGPDP) começa a vigorar em agosto de 2020, e que pouquíssimas soluções digitais, assim como os profissionais e instituições de saúde, desde um simples consultório até um complexo plano de saúde, estão preparados para os seus requisitos.
“A Sociedade Brasileira de Informática em Saúde já prepara e deve liberar em breve a regulamentação de requisitos para software de consultório de telemedicina, o que será um grande passo no sentido de conseguirmos uma certificação universal que adicione maior credibilidade e, principalmente, proteja juridicamente o médico, a instituição, os fornecedores de soluções em nuvem, o banco de dados, o prontuário eletrônico do paciente e assim por diante”, acrescenta.
Para o Dr. Antonio Carlos, da APM, são muitos os desafios que o país enfrenta nesse assunto. “Como do ano passado para cá não nos debruçamos na preparação do setor de saúde para o uso da telemedicina na atenção à saúde, não estamos nada preparados. Tivemos de correr, acelerar alguns processos tecnológicos, de capacitação do médico e de pagamento pela prestação desse tipo de serviço”, conta.
Sobre aspectos tecnológicos, ele quer dizer que o médico deve ter computador, internet e software adequados, prontuário, plataforma de telemedicina e certificado digital para fazer esse atendimento. Sobre a capacitação, o Dr. Antonio Carlos aponta que se relacionar com uma tela, uma câmera, é um pouco diferente do presencial. “É preciso tomar alguns cuidados com o entorno em relação à segurança e também preparar o paciente para o processo”, diz.
E, por último, está a remuneração para este tipo de procedimento. Cerca de 25% da população tem plano de saúde e está em casa devido ao isolamento. Muitas pessoas possuem doenças crônicas ou agudas. O atendimento remoto é ideal nessa situação, mas como o médico cobra por isso atendendo pelo plano de saúde? “As operadoras também não estavam preparadas para isso, e quem acaba sofrendo é o próprio paciente, além do médico, que não deixa de prestar o atendimento”, observa.
No caso de atendimento particular, o médico faz esse tipo de cobrança usando meios de pagamento, mas ele não estava preparado para isso também, acrescenta o diretor de Tecnologia e Informação da APM. “Toda essa situação está sendo construída durante o próprio atendimento. É como andar de carro e trocar o pneu ao mesmo tempo, sem poder parar.”
Para a capacitação do profissional, a APM montou um curso básico em telemedicina de 10 horas, idealizado pelo Dr. Jefferson Fernandes, presidente do Conselho Curador do Global Summit, e coordenador do curso, composto por 4 módulos.
A entidade já está estruturando um curso mais completo, de 40 horas. “Mas isso é para os médicos já formados. Temos de pensar também naqueles que ainda estão na faculdade. Há hoje apenas 6 faculdades, entre mais de 300, com cursos específicos em telemedicina. Considerando a evolução das tecnologias hoje, já estamos extremamente atrasados em preparar os estudantes para este novo modelo que está por vir”, observa o Dr. Antonio Carlos.
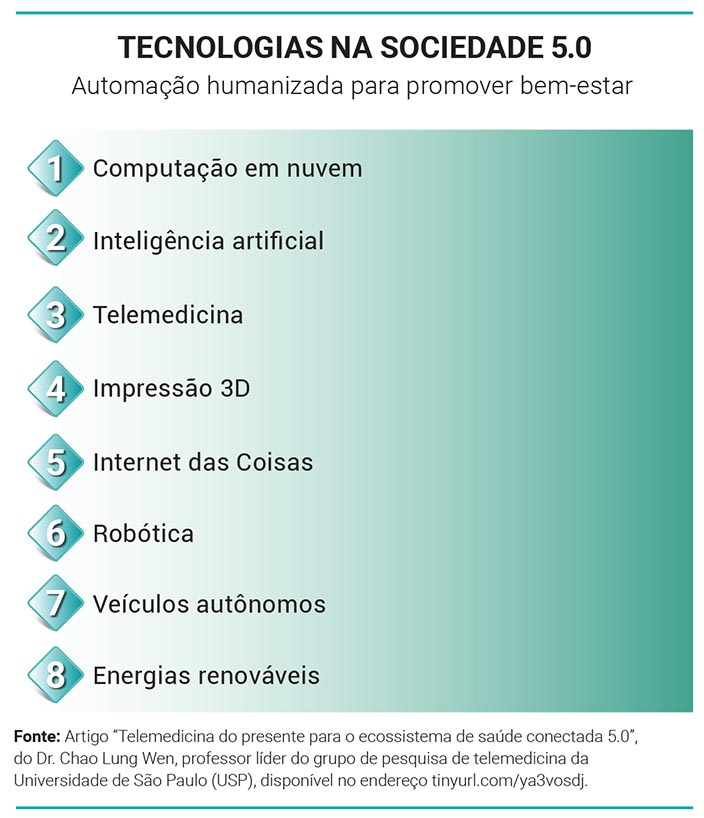
Saúde 5.0
A Saúde 5.0 tem sido introduzida como uma novidade, pois traz o paciente para o centro do processo. “Essa quinta revolução – que, ao meu ver, é mais um retorno à essência da saúde, que é o foco no paciente – reconhece o papel principal dos clientes e a inversão dos modelos operacionais do setor para a adaptação aos processos dos clientes”, diz Rabello, do InovaInCor.
Segundo ele, é uma mudança de mentalidade: do gerenciamento de relacionamento com o cliente para o relacionamento gerenciado pelo cliente. “No setor de saúde, essa quinta fase vai muito além da assistência médica centrada no paciente e gravita em direção a serviços de bem-estar centrados no cliente. Na versão 5.0, os provedores de serviços de saúde estão perguntando onde eles podem se encaixar na vida de seus clientes, e não o contrário: onde os clientes precisam se encaixar nos processos dos provedores. O foco está nos modelos de clientes: entendê-los genuinamente, não apenas os pacientes!”, explica.
O Professor Doutor Sabbatini analisa que o Brasil não chegou ainda nem na Saúde 4.0 e, em alguns lugares, nem mesmo na Saúde 1.0. “Portanto, é muito pequena, comparativamente, a potencialidade que isso poderia oferecer, já que a adoção universal de ferramentas digitais de saúde no nosso sistema, como o próprio prontuário eletrônico do paciente, é fundamental para a transformação digital”, considera.
Ele observa que o PEP, por exemplo, é adotado por menos de 60% dos hospitais brasileiros. Na Saúde 4.0, os chamados sistemas ciberfísicos ainda são pouco utilizados, muito menos do que outras ferramentas digitais similares em outros domínios, como é o caso do Waze. “A adoção da telepropedêutica, que emprega dispositivos vestíveis, de telemonitoração contínua e conectada aos pacientes, do Quantified Self (QS), e de outros desenvolvimentos recentes, são todas características da Saúde 3.0 e 4.0, que ainda se encontram em estágio bem primitivo no Brasil”.
Portanto, de acordo com Sabbatini, falar de Saúde 5.0 é ainda prematuro. “Mesmo porque ainda não conseguimos caracterizá-la adequadamente e vai depender de um enorme progresso rumo à singularidade, ou seja, uma simbiose homem-máquina real, muito mais avançada do que hoje.”
Em sua opinião, a Saúde 5.0 se caracterizará pela medicina de precisão, da individualização das terapias e dos diagnósticos da convergência entre a inteligência artificial, a genômica e a medicina, algo que será extremamente tecnologizado.
Como será o “novo normal”?

“Após a pandemia, haverá uma nova ordem social e econômica em direção a um mundo mais sustentável. Hábitos serão modificados para garantir mais segurança, rotinas serão adaptadas buscando maior eficiência e menos desperdício. O ‘novo normal’ será mais conectado, colocando em rede toda a cadeia de assistência, com médicos, enfermeiros, psicólogos e diversos profissionais da saúde disponíveis nos celulares, tablets e computadores. Esse fenômeno vai aproximar ainda mais pacientes e médicos, diminuindo o intervalo entre as consultas presenciais, agilizando a revisão de exames laboratoriais e de imagem, que agora não são mais impressos, nem se extraviam, pois são dados digitais hospedados em prontuários eletrônicos na nuvem. A monitorização (telemetria) de pacientes crônicos e idosos através de wearables (smartwatches e outros dispositivos vestíveis) vai aumentar a eficiência no controle de doenças crônicas, gerando dados que predizem uma curva de tendência nos sinais vitais, por exemplo. Biosensores podem identificar variações na frequência cardíaca ou saturação de oxigênio ou até alertar sobre a queda de um idoso. Essa transformação na saúde vai proporcionar uma medicina mais preditiva, preventiva e personalizada, empoderando os pacientes na gestão de sua própria saúde.”
Luciano Eifler, médico e fundador da ConceptMed Tecnologia e Inovação em Saúde

“O chamado ‘novo normal’ pode ser uma coisa bastante diferente da pré-pandemia, o a.C. (antes do Coronavírus) e o d.C. (depois do Coronavírus)! O progresso alcançado com a adoção da telemedicina não tem volta. Os médicos perceberam que não há razão para muitas consultas presenciais e que a teleconsulta – se feita de forma adequada, baseada em evidências, particularizada para cada especialidade médica – é um caminho a ser seguido e adotado permanentemente. As sociedades médicas e outras deveriam se mobilizar urgentemente para desenhar diretrizes específicas voltadas à adoção da telemedicina em suas respectivas especialidades. Além disso, a regulamentação nova da telemedicina pelo CFM e os conselhos deveria ser minimalista, limitando-se apenas aos aspectos éticos e de proteção da confidencialidade, bem como da responsabilidade profissional, e deixar de lado detalhes tecnológicos, que inviabilizaram a sua adoção em fevereiro 2019 e causaram a sua consequente revogação. Caso a nova regulamentação não siga os aspectos citados, corre perigo de ser rejeitada novamente, porque não existe uma regulamentação capaz de agradar todas as especialidades. Além disso, precisamos estudar e adotar mais extensamente a telepropedêutica, utilizando dispositivos médicos remotos que, dependendo da especialidade, possibilitam o exame físico a distância. Por exemplo, existem estetoscópio, aparelho de pressão, oxímetro, glicosímetro, aparelhos de obtenção de imagens, como otoscópio, retinoscópio, dermatoscópio e muitos outros que permitiram até mesmo a internação domiciliar através de monitores multiparamétricos remotos. No futuro, inclusive, haverá dispositivos atuadores, como estimuladores profundos, marca-passos, hemodialisadores por controle remoto e muitas outras tecnologias desenvolvidas há vários anos, mas que praticamente não são utilizadas ainda no Brasil. Em conclusão, o ‘novo normal’ será uma diminuição da presencialidade da atenção médica, transversalmente e longitudinalmente, em todas as Ciências da Saúde e com uma grande chance de ser aceito. No entanto, precisamos levar em conta uma enorme demanda para treinamento, capacitação e educação dos atuais e futuros profissionais de saúde, como uma parte integrante, fundamental e inseparável do esforço de transformação digital pelo qual a área de saúde está passando e continuará a passar nos próximos anos.”
Prof. Dr. Renato Marcos Endrizzi Sabbatini, ex-docente e pesquisador das faculdades de medicina da USP de Ribeirão Preto e da Unicamp, consultor-chefe e CEO da Sabbatini Consulting Group

“Cada vez mais, a tecnologia permeará a saúde, em diferentes níveis, segundo as possibilidades socioeconômicas dos usuários desse serviço (se privado ou público ou da saúde suplementar). Sem dúvida, o desenvolvimento tecnológico provoca mudanças na vida de todos: por exemplo, costumo dizer que ninguém mais quer buscar um exame físico, quando pode poupar tempo e recebê-lo pela internet, encaminhando-o imediatamente ao médico também. Assim, inteligência artificial, internet das coisas, robótica, big data e outras inovações já são realidade no setor da saúde e impactam positivamente em diagnósticos, prevenção, atendimento, tratamentos e também na relação entre médico e paciente. E há muitos desafios no sentido de criar normas que não impeçam o desenvolvimento tecnológico, mas deixem o homem como centro das decisões, sem ser substituído pela máquina. Para ilustrar, pouco se fala sobre esse tema, mas em cirurgias realizadas por robôs nos Estados Unidos, há muitos casos de erro ‘médico’, por problemas com o robô. E de quem é a responsabilidade?”
Dra. Sandra Franco, advogada especializada em Direito Médico e da Saúde, autora de vários artigos sobre saúde e professora em cursos de Medicina

“Penso que estamos diante não de um ‘novo normal’, como tantos têm sinalizado. Prefiro visualizarmos uma ‘nova realidade’! E que nesta possamos incorporar as novas tecnologias e soluções resultantes da pandemia da Covid-19 que tragam reais benefícios a todos, como a telemedicina e a inteligência artificial.”
Guilherme Rabello, Gerente do InovaInCor, núcleo de inovação do InCor
 “Considerando que haverá uma lei que regulamente a telemedicina, acredito que o paciente deve encontrar uma jornada de relacionamento com os seus médicos muito melhor do que é hoje, principalmente pela facilidade de acesso e rapidez e especialmente no que tange a questões de orientação e monitoramento, extremamente importantes na atenção à saúde. O que está relacionado a diagnóstico deve continuar sendo realizado de forma presencial, com médico e paciente juntos na primeira consulta, mesmo em questões específicas de um tratamento. Mas, para dar continuidade, a telemecidina terá um efeito positivo muito grande, pois o médico estará mais próximo dos seus pacientes para orientar e controlar os casos mais complexos, que necessitam de maior periodicidade. Remotamente, o médico pode controlar sinais vitais, dados biométricos, enfim, uma série de dados que vai facilitar o acompanhamento, gerando melhoria nos indicadores de saúde. Há por vir, ainda, os novos devices, que podem enviar dados sobre o usuário, e também as prescrições eletrônicas, que farão com que o paciente tenha mais aderência aos tratamentos medicamentosos. Tudo isso em curto espaço de tempo.”
“Considerando que haverá uma lei que regulamente a telemedicina, acredito que o paciente deve encontrar uma jornada de relacionamento com os seus médicos muito melhor do que é hoje, principalmente pela facilidade de acesso e rapidez e especialmente no que tange a questões de orientação e monitoramento, extremamente importantes na atenção à saúde. O que está relacionado a diagnóstico deve continuar sendo realizado de forma presencial, com médico e paciente juntos na primeira consulta, mesmo em questões específicas de um tratamento. Mas, para dar continuidade, a telemecidina terá um efeito positivo muito grande, pois o médico estará mais próximo dos seus pacientes para orientar e controlar os casos mais complexos, que necessitam de maior periodicidade. Remotamente, o médico pode controlar sinais vitais, dados biométricos, enfim, uma série de dados que vai facilitar o acompanhamento, gerando melhoria nos indicadores de saúde. Há por vir, ainda, os novos devices, que podem enviar dados sobre o usuário, e também as prescrições eletrônicas, que farão com que o paciente tenha mais aderência aos tratamentos medicamentosos. Tudo isso em curto espaço de tempo.”
Dr. Antonio Carlos Endrigo, Diretor de Tecnologia e Informação da APM
Direito e Medicina

Para falar sobre as questões relacionadas a Direito Médico e da Saúde, entrevistamos a Dra. Sandra Franco, advogada especializada na área. Ela explica que o biodireito é o ramo do Direito Público que se associa à bioética, estudando as relações jurídicas entre o direito e os avanços tecnológicos conectados à medicina e à biotecnologia, com peculiaridades relacionadas ao corpo e à dignidade da pessoa humana.
“A telemedicina usa tecnologias da informação e telecomunicações para tratamento de saúde de pessoas a distância. Nesse sentido, está inserida como matéria de estudo do Direito para que se busquem normas que possibilitem aos profissionais de saúde a utilização dessa fantástica metodologia com a observância a princípios muito caros à Medicina: beneficência, não maleficência, confidencialidade e sigilo das informações do paciente”, destaca.
A Portaria 467/20, que permitiu a teleconsulta em caráter excepcional, trouxe diretrizes éticas explícitas, citando a “Declaração de Tel Aviv de 1999 sobre responsabilidades e normas éticas na utilização da telemedicina”, que norteia todas as normas existentes sobre o assunto nacional e internacionalmente, sendo um marco importante para o biodireito.
Para a advogada, certamente o CFM, após a publicação de uma lei autorizadora para a prática, publicará um texto mais maduro que o de 2018. “Há muito para se discutir e o debate não deve ser adiado.”
Vale ressaltar que, desde 2005, o eHealth é uma prioridade para a Organização Mundial de Saúde (OMS). Atualmente, 58% dos países membros têm estratégias de eHealth, e 75% têm instituições com treinamentos em tecnologia com foco em saúde.
Outra questão abordada pela Dra. Sandra é o sigilo médico e a confidencialidade. “A Lei Geral de Proteção de Dados tem enfoque específico quanto aos dados chamados sensíveis, tais como os da saúde do titular/paciente, cujo mau uso pode causar danos indeléveis ao paciente, inclusive discriminação e segregação dentro de alguns contextos. As informações registradas em prontuário, seja físico ou eletrônico, apresentam caráter legal, científico e sigiloso”, salienta.
Segundo a advogada, que também é especialista em Proteção de Dados, são importantíssimas a adoção de uma governança em privacidade, a proteção de dados pessoais e a capacitação dos colaboradores. Também deve-se usar softwares seguros, que tenham sido desenvolvidos com a observância de requisitos presentes em ISOs, Manual de Certificação da SBIS ou que seja HiPPA compliance.
“Um programa de governança em privacidade necessita do mapeamento dos dados pessoais tratados, utilizando-se de uma matriz que permita o levantamento de quais dados são coletados, a finalidade desses dados, a adequação ao propósito (tutela à saúde) e o armazenamento dessas informações de forma segura. Os profissionais de saúde devem contratar consultorias que o auxiliem na implementação de programas eficazes”, ressalta.
A advogada lembra que, na Europa, o Regulamento Geral de Proteção de Dados (GDPR) fez 2 anos. “Sem dúvida, a lei representou um empoderamento dos cidadãos quanto a seus dados. É essencial que passemos a ter consciência de que enquanto titulares dos dados, podemos decidir sobre os direitos de acesso, retificação, apagamento e portabilidade.”
Na União Europeia, 69% da população acima de 16 anos de idade já ouviu falar sobre o GDPR e 71% das pessoas ouviram falar de uma autoridade nacional de proteção de dados, de acordo com resultados publicados em uma pesquisa da Agência de Direitos Fundamentais da UE.
“Será sensacional quando os cidadãos brasileiros tiverem conhecimento da Lei e de seus direitos, passando a ter um papel ativo, inclusive cobrando a transparência necessária dos entes públicos ou privados que coletam seus dados”, expõe a Dra. Sandra.
De acordo com ela, o desenvolvimento de uma cultura de proteção de dados não se faz rapidamente. “O assunto privacidade está sendo muito discutido nesse momento de pandemia, em especial por propostas de muitos governos, em diferentes países, de se utilizar a tecnologia para controlar a adesão de pessoas ao distanciamento social preconizado, sempre havendo o receio do mau uso dos dados coletados. A transparência é essencial quando se trata de tratamento de dados”, finaliza.
Matéria originalmente publicada na Revista Hospitais Brasil edição 103, de junho/julho/agosto de 2020. Para vê-la no original, acesse: portalhospitaisbrasil.com.br/edicao-103-revista-hospitais-brasil